Pero si resulta que cualquiera
tiene un dolor persistente o torturante,
sin esperanza de recuperación o alivio,
los magistrados y los religiosos …
no deben por más tiempo animarles
puesto que ya no son capaces de proceder
con los avatares de la vida…
sino escoger morir puesto
que no pueden vivir sino miserablemente…
(Tomás Moro, Utopía, libro II).
I
El paciente ingresa de urgencia en el hospital con un cuadro de broncoaspiración, disnea y fiebre. Se trata de un individuo de 84 años, aquejado de parkinsonismo con severa limitación visual y motora. Su vida es completamente dependiente y desde hace meses se encuentra incluido en el programa de cuidados paliativos domiciliarios. En el distrito en el que reside, Salamanca de Madrid, dicho servicio cuenta con una dotación de una médico y una enfermera, que también cubren el distrito de Villaverde, es decir una población de cientos de miles de personas.
El paciente es portador de un testamento vital en el que ha manifestado su rechazo a que se desplieguen medidas terapéuticas extraordinarias. En particular, rechaza que le sea practicada una gastrostomía que permita su alimentación y desea que, en el supuesto de que padezca dolores físicos o psíquicos o una angustia intensa, le sean administradas medidas paliativas, incluyendo la sedación terminal, aun sabiendo que con ello se puede acortar su vida. Desea morir en paz y lo reitera competentemente en el hospital.
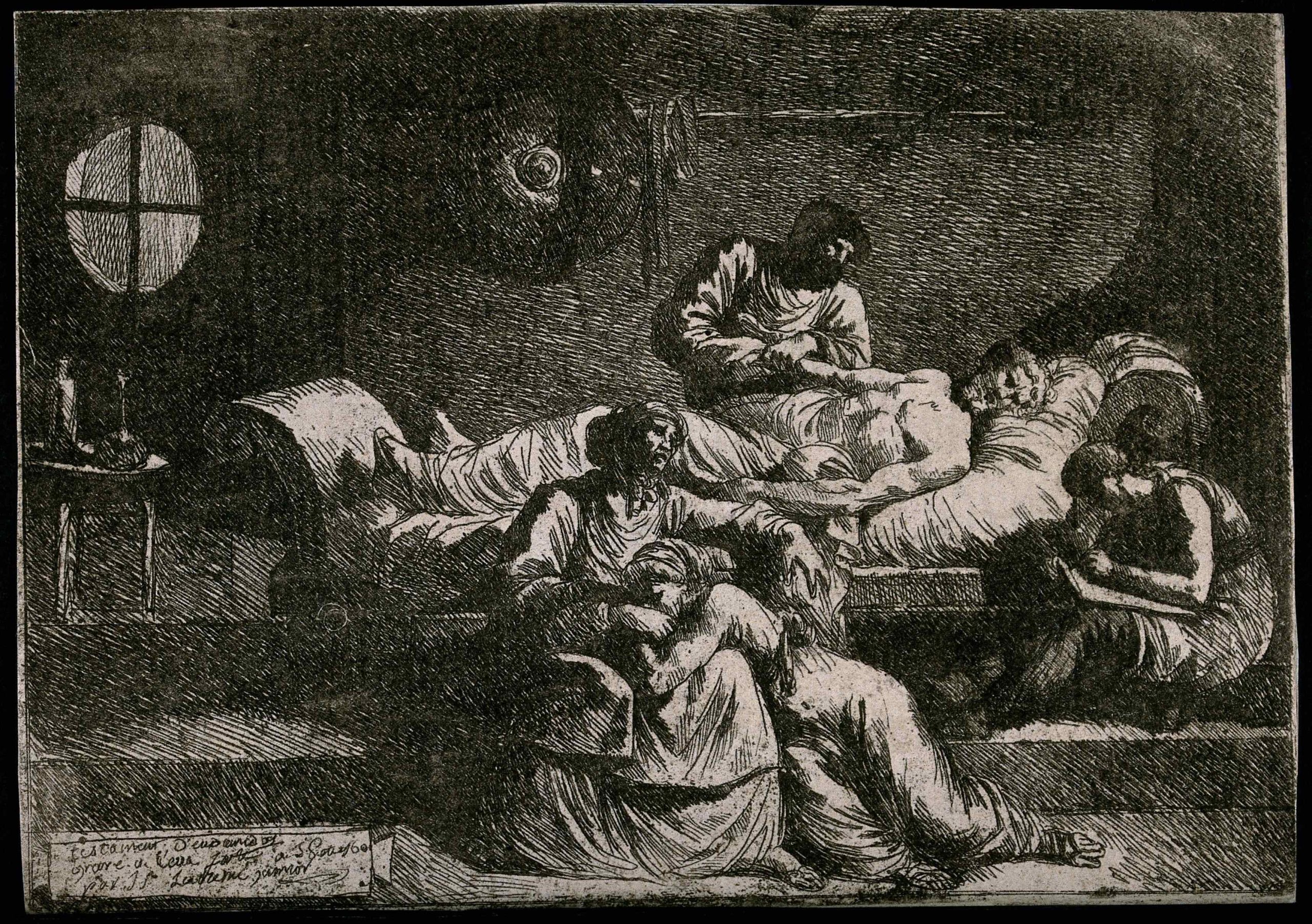
Durante los primeros cuatro días que permanece en una cama del servicio de neumología su evolución no es buena y la neumonía que ha causado la broncoaspiración es rebelde al tratamiento antibiótico. La disfagia provocada por el parkinsonismo impide toda ingesta. Se le administra suero glucosado intravenoso y con frecuencia sus secreciones deben ser mecánicamente aspiradas, pues el paciente no puede aclararlas por sí mismo. Ello le produce una intensa agitación e incomodidad. Contando con el acuerdo de la familia, el servicio de neumología y de cuidados paliativos del hospital deciden limitar ya todo esfuerzo terapéutico, instaurándose las medidas de confort consistentes en la administración de 2 miligramos de morfina. La conciencia y alerta del paciente empiezan a apagarse.
El paciente había reiterado por escrito y verbalmente su deseo de fallecer en su domicilio. Es viernes, 12 de agosto, y un largo puente aguarda en el que no hay servicios paliativos domiciliarios. El traslado en ambulancia, pese a ser la distancia al domicilio inferior a dos kilómetros, comporta enormes riesgos. Así lo expone la médico responsable de cuidados paliativos en la sala donde se ha reunido con la familia para valorar las opciones e instruirles sobre el curso de los acontecimientos en las inmediatas horas. La alternativa es que el paciente agonice en una habitación compartida, frustrándose así sus últimas voluntades.
A pesar de las muchas dudas la familia decide llevar a casa al paciente, al que ya se retira la hidratación intravenosa. Para facilitar su “manejo” en el domicilio, se le instala un infusor subcutáneo que le administrará 10 ampollas de cloruro mórfico al 1%, 15 ampollas de buscapina y 2 ampollas y media de Midazolam de 5mg durante cinco días. En la “palomilla” hay una boquilla alternativa donde la familia proporcionará las “dosis de rescate o extras” (sic): media ampolla de cloruro mórfico al 1% si hay síntomas de “dolor o ahogo”; media ampolla de Midazolam de 5mg en caso de “agitación o inquietud” y una ampolla de Diclofenaco cada ocho horas en caso de fiebre superior a 38,5º.
Las dosis se pueden repetir cada 4 horas, pero a los familiares se les advierte de que, dada la ambigüedad que revisten esos síntomas, recurra a las dosis extra en caso de duda. Si hubiera algún “imprevisto”, o bien no pudieran manejar emocionalmente la situación, siempre cabrá llamar a los servicios de emergencia. El paciente sobrevive al trayecto y llega a su domicilio a las 5 de la tarde del viernes. Uno de sus hermanos se acerca a visitarle poco tiempo después y pregunta si no se le suministra ni siquiera agua. Ya no procede, se responde con indisimulada angustia.
El cloruro mórfico es un potente analgésico que actúa directamente sobre el sistema nervioso central y que es usado en procesos intensamente dolorosos. El Midazolam es una benzodiacepina indicada como sedativo y también ha sido empleada, de manera controvertida, como parte del cóctel de la inyección letal en algunos estados de los Estados Unidos. Ambos medicamentos provocan depresión severa en el sistema respiratorio. Es de lo que se trata.
Han transcurrido casi cincuenta horas en las que un organismo no ha dejado de afanarse por seguir inhalando oxígeno, bombear sangre donde pudiera, al ritmo cardíaco que fuera. Parecía sudar, pero cabía intuir que su piel brillaba más bien por efecto de la deshidratación provocada. Cincuenta horas de arrítmica y agitada respiración –a pesar de las dosis de refuerzo–, cincuenta horas de tensión –en los músculos de su cuello, en su garganta ronca–.
Un familiar directo consulta telefónicamente con una buena amiga, bregada en mil batallas vitales en la UCI de un hospital de Madrid donde trabaja como médico intensivista. “¿Cuántas almohadas tiene?” pregunta una vez que le es relatada la situación. “Dos” –se responde. “Quítaselas” –dice. “Termino mañana a las 8 pero cualquier cosa me llamas. Un abrazo muy fuerte”. Hecha la operación recomendada el paciente no tardó un minuto en emitir su último estertor
((Martha Jurchak da cuenta de un caso clínico semejante en el contexto de la donación de órganos tras muerte circulatoria: “AJOB Case Presentation: Family Request Donation in a Case of Donation After Cardiac Death (“DCD”)”, American Journal of Bioethics, 14:1, p. 38 (2014).
))
. Corrían las 20 horas del domingo 14 de agosto de 2016.
¿Maté yo a mi padre?
II
La presentación de la proposición de ley orgánica de regulación de la eutanasia por parte del grupo parlamentario socialista ha vuelto a poner sobre el tapete la discusión, una discusión secular y persistente, sobre el alcance que ha de tener el derecho a una muerte digna, si es que tal derecho existe en primer lugar, y si su ejercicio permite que otros –señaladamente los profesionales sanitarios– nos ayuden a morir mediante ciertas acciones.
La controversia tiene una evidente naturaleza moral (lo cual incluye lo que es propio de la deontología médica) y eminentemente jurídica: ¿es la eutanasia algo constitucionalmente permitido?; ¿qué formas de participación en la muerte ajena deben ser contempladas por el Código Penal y con qué alcance?
A mi juicio, y como es frecuente también en otros contextos donde reina el desacuerdo sobre la licitud moral y jurídica de ciertas prácticas, tales como las relativas a la reproducción, o la donación de órganos, no creo que haya razones concluyentes, de principio, para oponerse a todas las formas de eutanasia activa, sino que más bien la discusión debe centrarse en los aspectos regulatorios, es decir, en las garantías que por prudencia debemos exigir para asegurar que el ejercicio de la pretensión de poner fin a la vida con ayuda de terceros se haga cumpliendo con la condición que la inmensa mayoría entendemos que debe operar como requisito sine que non para la corrección moral –y por ende jurídica– de la eutanasia: que se trate de una decisión autónoma, propia de un sujeto competente que ha reflexionado adecuadamente sobre su estado de salud y su prognosis.
Para justificar lo que acabo de señalar creo que una estrategia particularmente fructífera es mostrar lo que ya de hecho consideramos como aceptable –o, por oposición, lo que no aceptamos en ningún caso– en el tratamiento de los pacientes en el final de su vida, y comprobar hasta qué punto lo que ahora se propone es o no coherente con los principios y razones subyacentes a esas prácticas que ya de ordinario están consagradas como moralmente legítimas; como, incluso, clínicamente indicadas.
Se impone, antes de desarrollar esa estrategia justificativa, establecer algunas distinciones relevantes –conceptuales y terminológicas– relativas a distintos escenarios en los que se ayuda a que alguien ponga fin a su vida en atención a su deseo de “morir bien” o “con dignidad” o “de acuerdo con su propia concepción de cuál ha de ser el final de su vida”. La taxonomía que sigue a continuación es el resultado de cruzar las siguientes propiedades moralmente relevantes: consentimiento actual o competencia del sujeto (eutanasia voluntaria o involuntaria); modo –activo o pasivo– de auxilio e intención principal que alberga quien ayuda a morir –terminar con la vida (eutanasia directa) o aliviar el sufrimiento (eutanasia indirecta).
Así, la eutanasia que, se dice, hubiera debido ser practicada a Ramón Sampedro consistente en la administración de una dosis letal de algún fármaco por parte de un profesional sanitario constituiría un supuesto de eutanasia voluntaria activa directa. La ayuda a morir que fue desplegada, en cambio, en el caso de Inmaculada Echevarría –la paciente tetrapléjica granadina a la que tras peticiones reiteradas por su parte se le desconectó el respirador– supondría una forma de eutanasia voluntaria pasiva directa.
La rutinaria administración de fuertes dosis de medicamentos que provocan una sedación terminal que acelera la muerte –el procedimiento que describí al inicio de estas páginas– son formas de eutanasia voluntaria –en la medida en que el paciente la consienta– activa e indirecta pues la intención primaria de quien procede a esa sedación es aliviar el sufrimiento, aun siendo consciente de que con ello coadyuvará a precipitar el fallecimiento.
A día de hoy, y al amparo del derecho fundamental a la integridad corporal y por mor del respeto a la autonomía personal, resulta indiscutible que todo paciente competente y adecuadamente informado puede rechazar tratamientos salvadores e incluso –aunque de forma más controvertida– instar a la retirada de una medida terapéutica instaurada, lo que en la jerga clínica se acostumbra a describir como limitación/adecuación del tratamiento de soporte vital.
Se trata del supuesto que, de acuerdo con la clasificación antes indicada, correspondería a la eutanasia voluntaria pasiva directa. También es admitida como buena práctica clínica, moralmente legítima y jurídicamente no prohibida, la sedación paliativa que acelera el fallecimiento si se reúnen las condiciones, de nuevo, de la voluntariedad y el hecho de la terminalidad o inminencia del fallecimiento, una instancia de la eutanasia voluntaria activa indirecta en tanto en cuanto la intención primaria del que actúa es la de aliviar el sufrimiento. Así lo ha acogido el Tribunal Europeo de Derechos Humanos en los casos Glass c. Reino Unido (2003) y Lambert c. Francia (2015).
Con todo, se trata de distinciones que cabe problematizar, tanto en lo que hace a la cualidad “activa” del procedimiento, cuanto a su carácter directo o indirecto (dada la intención albergada). Con respecto a lo primero, la llamada “extubación terminal”, es decir, la retirada de un respirador a un enfermo, como en el caso de Inmaculada Echevarría, o la progresiva disminución de la fracción de oxígeno inspirado, no solo precisa de una pléyade de acciones sino de la previa sedación para evitar la terrible angustia que sufriría el paciente que moriría consciente de su ahogo. No hay nada “pasivo” en este procedimiento
((Para una descripción exhaustiva de la técnica y de los dilemas que se plantean desde la perspectiva de la deontología médica véase el clásico trabajo de Miles J. Edwards y Susan W. Toller, “Disconnecting a Ventilator at the Request of a Patient Who Know He Will Then Die: The Doctor’s Anguish”. Annals of Internal Medicine. 1992; 117(3): 254-256
))
. Y la intención inmediata que pudiera albergar el equipo médico que retira la ventilación mecánica podría ser descrita no como “matar” sino como “eliminar el sufrimiento psicológico del enfermo”, de manera muy semejante a como se dice que actúan los médicos en el supuesto de la sedación terminal (un claro procedimiento “activo”): “aliviar el dolor o sufrimiento”.
Habrá quien diga, con razón, que ese expediente “descriptivo” es una trampa: el marido despechado que encuentra a su pareja con su amante y le descerraja dos tiros no puede decir, so pena de ser un hipócrita, que su intención no era matarle sino “disolver un problema en su relación de pareja”. Tanto en el supuesto de la sedación terminal como en el de la retirada, o no administración, de terapias salvadoras se honra el deseo del paciente de no sufrir, o de no agotar su existencia biológica o fisiológicamente viable pues de ese modo se frustraría su concepción sobre cuál debe ser su final como persona a la luz de lo que ha sido su vida, o sus creencias íntimas, y para ello se sabe y se asume que el fallecimiento es el medio. A muchos pacientes no les bastaría con saberse en un perpetuo e indoloro coma: quieren poner el punto final a su vida.
En los supuestos eutanásicos indirectos –sedación terminal– o pasivos – limitación/adecuación del esfuerzo terapéutico por retirada de medidas o no instauración– se acostumbra a señalar que la muerte acontece por “causas naturales” o por el desarrollo de la patología o condición subyacente del enfermo, frente a la más peliaguda forma activa de la eutanasia consistente en la administración de una dosis letal.
Pero en realidad, tanto la medida que se pudiera instaurar como el tratamiento, terapia o soporte que se suspende o retira pueden tener tal eficacia causal para el sostén de la vida que no hacer algo en estos supuestos equivale a “causar la muerte” y no solo a “dejar morir”. Pensemos de nuevo en el soporte respiratorio: se podría decir que para el enfermo que no puede ya respirar autónomamente la ventilación mecánica instaurada constituye su sistema respiratorio, de la misma manera que lo fueron sus pulmones cuando eran funcionales.
Entonces, la retirada del soporte ventilatorio provocará la muerte del paciente enfermo por incapacidad para respirar, del mismo modo que, en el paciente sano que no está conectado a un respirador, la extracción de sus pulmones provocará su fallecimiento por su incapacidad para respirar sin pulmones. O dicho de otra forma: en ese caso no diríamos que la causa de la muerte del individuo es su incapacidad para respirar sin pulmones sino nuestra acción de extraérselos.
Para mi padre, en sus últimos minutos de vida, el grado de inclinación que le proporcionaban las dos almohadas era una de las condiciones contribuyentes a su respiración funcional. Modificar ese ángulo colocándole en posición horizontal precipitó su fallecimiento del mismo modo que lo hubiera causado la colocación de la almohada tapándole las vías respiratorias e impidiendo que el aire llegara a sus pulmones. Su muerte hubiera sido tan “natural” (o “artificial”) como de hecho lo fue al retirarle la almohada y no parece que haya ninguna diferencia moralmente relevante en uno y otro caso.
Como indicaba anteriormente, admitidas rutinariamente las prácticas médicas consistentes en el rechazo de tratamientos, su no administración y los tratamientos paliativos que aceleran el fallecimiento como expresiones de la autonomía del paciente, o de sus derechos a la libertad, intimidad y a la integridad física y moral, no parece que podamos mantener la esclusa moral de la prohibición de toda forma de eutanasia activa directa. Así lo han entendido en Holanda, Bélgica, Luxemburgo, Colombia y algunos Estados de los Estados Unidos, y del mismo modo debemos asumir la lección que más recientemente ha dado la Corte Suprema canadiense en su sentencia Carter v. Canadá (2015) y lo que legítimamente anima, a mi juicio, el proyecto de ley presentado recientemente en el Congreso.
III
La eutanasia activa directa es problemática en muchas instancias: es razonable albergar serias dudas sobre la prudencia de permitirla en el supuesto de menores suficientemente maduros, a pesar de que sí aceptamos que puedan rechazar un tratamiento médico salvador; también lo es aplicarla en los supuestos de enfermedades mentales severas precisamente porque es dudoso que se cumpla la condición de la competencia por parte del paciente, y es igualmente problemática cuando se practica a individuos que, estando en una condición extremadamente incapacitante e incurable, no pueden manifestar sus deseos ni han expresado fehacientemente una voluntad anticipada.
Son los supuestos célebres de quienes, como Eluana Englaro en Italia, Terry Schiavo en Estados Unidos o Vincent Lambert en Francia, se encuentran en estado persistentemente vegetativo. En tales casos juzgamos, externamente, que seguir con vida en esas circunstancias es indigno para el sujeto mismo, pero ¿cómo podemos estar seguros de ello? ¿Quiénes podrían arrogarse semejante autoridad?
El proyecto de ley presentado sortea con equilibrio y mesura esos obstáculos cuando exige que quien solicite ser auxiliado para morir sea español o residente legal en España (evitando así el fenómeno conocido como “turismo eutanásico”) mayor de edad y que padezca una “enfermedad grave e incurable” o “grave, crónica e invalidante” que causan un sufrimiento intolerable (artículo 3) y que dicho auxilio se brinde por parte de profesionales de la salud a los que se garantiza la objeción de conciencia y a quienes se da la oportunidad bien de administrar directamente la sustancia letal, bien de prescribirla o suministrarla (artículo 11).
La ley diseña un procedimiento puntilloso, con plazos que pueden revelarse como excesivos en muchos casos, y establece una Comisión (de “control y evaluación”) a nivel autonómico que tendrá la decisión final y que puede igualmente verse anegada si las solicitudes proliferan. En la práctica, el ejercicio del “derecho a morir” se verá extraordinariamente condicionado por la composición y dinámica de dichas comisiones, lo cual es sin duda motivo de preocupación por lo desigual que pueda resultar finalmente la eutanasia “en la práctica” frente a su regulación “en las normas”, como acostumbran a señalar los realistas jurídicos.
Tal vez por todo ello, tal vez porque a muchos les resulte moralmente “incómodo” que el Estado despliegue toda una “maquinaria administrativa eutanásica”
((Durante la discusión sobre la reforma sanitaria de Obama, la instauración de unos maliciosamente denominados “death panels” fue uno de los más socorridos miedos diseminados por la oposición republicana; véase https://money.cnn.com/2017/02/14/news/economy/obamacare-death-panels/index.html
))
, muchos abogan por la simple despenalización, la derogación o modificación del artículo 143.4 del Código Penal.
Resuenan aquí los ecos de la discusión sobre la despenalización del aborto, y si, en realidad, es necesario y prudente, o más bien odioso, indicar supuestos y plazos –que siempre rezuman un cierto toque arbitrario– más allá de la cláusula general del estado de necesidad que pueda, de manera casuística, determinar si efectivamente la autonomía reproductiva de la mujer vence al derecho a la vida del feto por nacer.
El precio a pagar por una estrategia semejante no es, sin embargo, pequeño: seguridad jurídica. Así lo ha destacado el Tribunal Europeo de Derechos Humanos en el caso de Gross c. Suiza (2013). En sus propias palabras: “… la falta de certeza sobre el resultado de su petición –serle prescrita una dosis letal por un médico– puede haber causado una considerable ansiedad al paciente… que no habría acontecido de haber existido claras normas estatales que definan las circunstancias bajo las cuales los médicos pueden cursar la solicitud en supuestos en los que el individuo ha alcanzado una decisión seria, en el ejercicio de su libertad, para terminar con su vida…” (parágrafo 66).
No dejará de haber supuestos judicializables –como ha ocurrido recientemente en Bélgica a propósito del caso Tine Nys
((Los tres médicos acusados de una práctica eutanásica ilícita sobre esta enferma de depresión severa han sido finalmente absueltos a finales de enero de 2020.
))
– y casos muy difíciles que enfrentarán a los profesionales sanitarios entre sí y con la familia, pero se me antoja que esos males serán menores que mantener el statu quo y que una mayor transparencia, unida a las garantías, es muy aconsejable.
Estas y otras cuestiones –¿cabrá que quienes se someten a una eutanasia donen sus órganos como ya ocurre en Holanda y Bélgica?– deben ser serenamente debatidas sabiendo que, en sociedades como la nuestra, y en materias como esta, el desacuerdo es razonable, esto es, no el síntoma de que nuestros oponentes padecen ceguera moral si no alcanzan a ver la luz que nosotros creemos haber descubierto, sino la oportunidad de calibrar nuestras razones.
El debate sobre la permisión de la eutanasia activa puede ser, además, una extraordinaria ocasión para instar a que se desarrollen en serio los servicios de cuidados paliativos, como corresponde a un país que, por otro lado, provee de una notable y envidiada asistencia sanitaria a sus ciudadanos. Y es que una cosa no precluye a la otra, de la misma manera que no tenemos por qué acabar primero con toda la pobreza infantil para atacar el fracaso escolar.
Una mejor atención paliativa del dolor y del sufrimiento al final de la vida, o en las condiciones invalidantes y crónicas a lo largo de la vida, no es solo una alternativa que colectivamente nos ennoblece frente a la administración de la muerte, sino la condición de posibilidad de que la petición de ser ayudado a morir sea el ejercicio más genuino posible de la libertad como “no-dominación”: la autonomía que valida la administración de una eutanasia moralmente legítima es la de quien ha podido agotar otras alternativas preferibles, no la primera claudicación ante la inescapable adversidad natural o el producto de la vulnerabilidad explotada de la manera más espuria por el entorno social o familiar.
Pablo de Lora es catedrático de filosofía del derecho en la Universidad Autónoma de Madrid. Es autor de "Lo sexual es político (y jurídico)" (Alianza, 2019).